En otoño volveremos a vacunarnos de covid-19
Recientemente, la OMS ha declarado el fin de la emergencia internacional por la pandemia de covid-19. Una de las connotaciones es que, en adelante, el seguimiento y pauta de vacunación de la enfermedad serán similares a los de la gripe. Y eso implica un cambio en las vacunas que se administrarán el próximo otoño

Tiempo de lectura estimado: 11 minutos
Matilde Cañelles López, Instituto de Filosofía (IFS-CSIC) y María Mercedes Jiménez Sarmiento, Centro de Investigaciones Biológicas Margarita Salas (CIB - CSIC)
¿Por qué nos vacunamos todos los años contra la gripe?
Ya sabemos que la gripe es una infección vírica con síntomas catarrales de leves a moderados. Pero que en personas de riesgo puede ocasionar serias complicaciones. Similar a la covid, ¿verdad?
La gripe provoca epidemias cada invierno, y cada otoño contamos con nuevas vacunas para prevenir sus efectos más graves. No una vacuna, sino varias (aunque en una sola inoculación), porque es un virus muy caprichoso que cambia mucho de chaqueta y obliga a que nuestro sistema inmunitario se adapte continuamente a su “nuevo estampado” para neutralizarlo. Por eso se necesita una actualización anual de las vacunas.
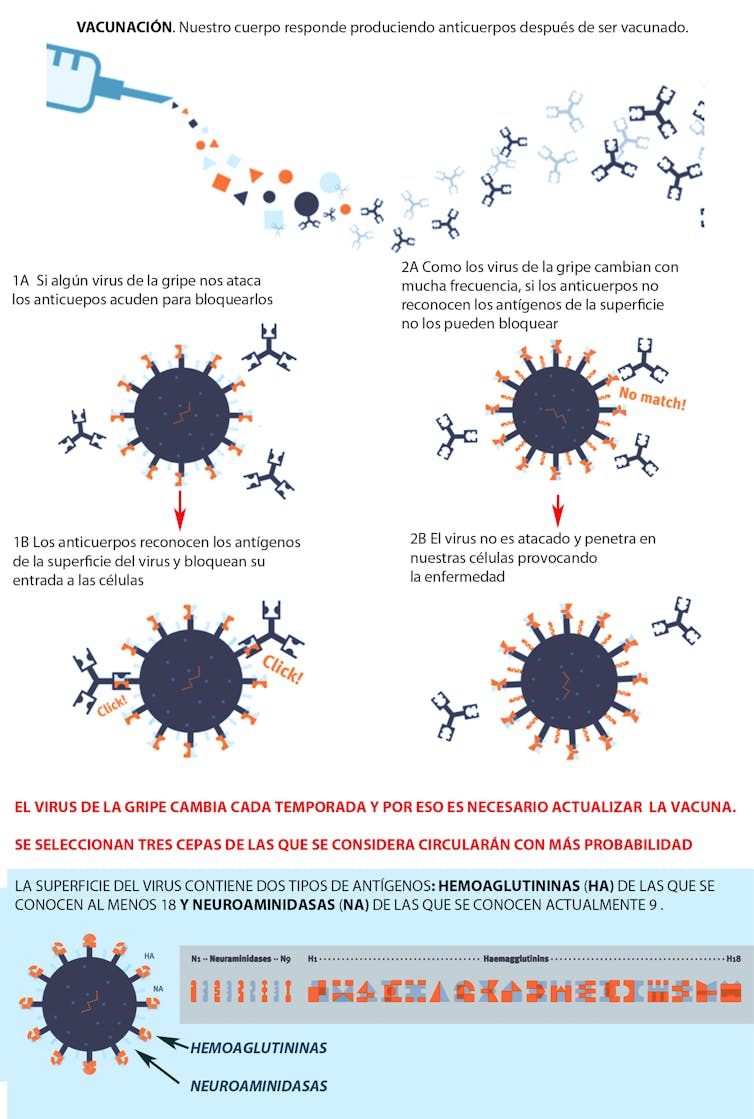
Para encontrar la mejor, los expertos se reúnen cada febrero/marzo para revisar las cepas de virus de la gripe que se incluirán en la vacuna de la siguiente temporada en el hemisferio norte (para las del hemisferio sur, se reúnen a comienzos del otoño). Este proceso es gestionado por la Organización Mundial de la Salud (OMS).
A pesar de los esfuerzos, esta vacuna anual no tiene una eficacia excesivamente alta, porque depende de cuánto coinciden los virus de la vacuna diseñada y los que realmente circulan.
Para intentar aumentar la eficacia, los especialistas revisan toda la información disponible sobre el rendimiento virológico, epidemiológico e inmunológico de las vacunas en las últimas temporadas para ambos hemisferios. Siguiendo con el símil de la chaqueta, de esta manera pueden intentar vaticinar lo que estará de moda, pero no podemos saber si “nos queda bien” hasta que contraemos la gripe.
El Centro Europeo de Control y Prevención de Enfermedades (ECDC) publica información de los avances en la gripe para la siguiente temporada otoño-invierno. Por cierto, que este año también han declarado el fin de la epidemia de gripe.
El pecado original de la covid-19
Muchas otras vacunas no necesitan ser actualizadas cada año, porque el virus contra el que van dirigidas tiene un ritmo más lento de mutación. Pero, en el caso de la covid, parece que sí tendremos que hacer lo mismo que con en el de la gripe. ¿Por qué?
En primer lugar, porque el SARS-CoV-2 tiene una alta tasa de mutación. Además, conviene que la vacuna cambie porque estudios recientes apuntan que seguir vacunando con la variante original del virus puede ser perjudicial. La causa es lo que se llama “impronta” o, en formato más poético, “pecado original antigénico”.
Este fenómeno lo describió el eminente virólogo Thomas Francis, precisamente hablando de la gripe, allá por 1960. En su artículo se estudiaban sueros de personas de todas las edades para analizar los anticuerpos contra la gripe que contenían. Lo que observaron les sorprendió: independientemente de la edad, en cada persona predominaban los anticuerpos contra aquella cepa que les hizo enfermar por primera vez, incluso durante su infancia.
A este fenómeno decidió otorgarle el bíblico nombre de “pecado original antigénico”. E implica que nuestro primer encuentro con un virus marca en gran medida la posterior respuesta en forma de anticuerpos, aunque luego el virus vaya cambiando y mutando.
Y ¿qué sabemos de la impronta del SARS-CoV-2? Pues, de momento, lo suficiente para que la OMS haya aconsejado cambiar la estrategia de vacunación, prescindiendo de la variante original de Wuhan en las vacunas. Los expertos que han asesorado a la OMS han tenido en cuenta una reciente prepublicación de la Universidad de Columbia (EE. UU.). El estudio muestra que las personas vacunadas con la vacuna bivalente (es decir, que contiene al mismo tiempo la variante original y ómicron) producen menos anticuerpos neutralizantes contra ómicron y más contra la variante ancestral.
Aunque el estudio aún no está publicado en una revista científica, y podría parecer un poco prematuro basarse en él para las políticas científicas, da que pensar. Para empezar porque no es el primero que apunta hacia una impronta importante por la variante ancestral del SARS-CoV-2. Pero también porque si esperásemos a la publicación definitiva (que puede llevar meses), ya sería demasiado tarde para aplicar los datos al diseño de las vacunas del próximo otoño. Como ha ocurrido a menudo durante la pandemia, se debe sopesar si esperar a tener certeza 100 % o actuar de modo probabilístico. La verdad es que, basándonos en el ejemplo de la gripe y teniendo indicios de que el SARS-CoV-2 se comporta de modo parecido, no parece una decisión descabellada el prescindir de la variante original a la hora de diseñar las vacunas. De este modo, si finalmente se sigue la recomendación de la OMS, la vacuna covid de cada otoño estará basada en las variantes que circulen en ese momento, al igual que se hace con la gripe.
El arsenal debe seguir creciendo
Así pues, nos vemos obligados a una actualización a capricho del virus SARS-CoV-2, aunque afortunadamente cambie menos que el de la gripe. Y, como comentamos en un artículo anterior,
nos conviene generar vacunas convenientemente actualizadas para proteger a las personas más vulnerables y además que sean de acceso universal, baratas, duraderas y fáciles de distribuir.
Desgraciadamente, los virus respiratorios están en el candelero todas las temporadas y no tendremos más remedio que seguir actualizando nuestro fondo de armario inmunológico según lo que se lleve. Para la gripe y para la covid-19. Por suerte, cada vez disponemos de más formatos que se adaptarán a las circunstancias, a la logística de cada país y a la chaqueta que el virus elija para el próximo otoño.![]()
Matilde Cañelles López, Investigadora Científica. Ciencia, Tecnología y Sociedad, Instituto de Filosofía (IFS-CSIC) y María Mercedes Jiménez Sarmiento, Científica del CSIC. Bioquímica de Sistemas de la división bacteriana. Comunicadora científica, Centro de Investigaciones Biológicas Margarita Salas (CIB - CSIC)
Este artículo fue publicado originalmente en The Conversation. Lea el original.
¿Cuál es tu reacción?











 Susana V
Susana V 












