Esketamina, el novedoso antidepresivo intranasal para los casos resistentes
Los expertos lo han catalogado como un “avance revolucionario” en el manejo de la depresión. Sin embargo, también presenta ciertas zonas oscuras

Tiempo de lectura estimado: 13 minutos
Francisco López-Muñoz, Universidad Camilo José Cela y Jose Antonio Guerra Guirao, Universidad Complutense de Madrid
Recientemente, se ha autorizado en España el uso de la esketamina por vía intranasal para el tratamiento, en combinación con otros antidepresivos por vía oral, de pacientes adultos diagnosticados de Trastorno Depresivo Mayor (TDM) resistente al tratamiento. Aunque, en realidad, este fármaco está autorizado desde 2019 por la Agencia Europea de Medicamentos y por la Administración de Alimentos y Medicamentos de EE UU.
Más del 60 % de los suicidios son cometidos durante un episodio depresivo
La depresión común no es un problema baladí. También conocida como Trastorno Depresivo Mayor o TDM, se trata del trastorno psiquiátrico más prevalente. Esta enfermedad altera el estado de ánimo, la manera de pensar y la autoestima, y entre el 9 y el 20 % de la población mundial la puede sufrir al menos una vez en la vida.
La Organización Mundial de la Salud (OMS) ha estimado que puede haber más de 180 millones de personas en el mundo que padecen depresión y que la prevalencia del TDM a lo largo de un año alcanza el 6 % de la población, siendo el riesgo en las mujeres el doble que en los hombres. Además, la depresión es la principal causa de discapacidad en la actualidad.
Así mismo, el TDM es la enfermedad que más comúnmente se asocia a ideación suicida, que puede llegar al 60 % de los pacientes, con intentos de suicidio a lo largo de la vida del 20 % y tasas de suicidio consumado del 4 %. De hecho, más del 60 % de los casos de suicidios en la población general son cometidos durante un episodio de TDM.
En la actualidad, disponemos de un amplio arsenal de fármacos antidepresivos, pero en su mayoría actúan aumentando el funcionalismo de los sistemas de neurotransmisión mediados por la serotonina o la noradrenalina. Eso implica que estos fármacos tardan de 3 a 6 semanas en iniciar su efecto terapéutico, además de otras limitaciones, como que no mejoran la cognición o que inducen disfunción sexual.
¿Qué es la Depresión Resistente al Tratamiento?
La respuesta clínica a los antidepresivos tradicionales es inadecuada o incompleta entre el 40-50 % de los pacientes (casi la mitad) y un tercio no responde a los tratamientos actualmente disponibles. Cuando un paciente no responde, al menos, a dos tratamientos diferentes con antidepresivos durante un episodio depresivo moderado o grave actual, hablamos de Depresión Resistente al Tratamiento (DRT).
Esta alta incidencia de la depresión resistente, unida a las limitaciones de los antidepresivos disponibles hasta este momento, ha empujado a buscar alternativas como la esketamina.
¿Qué es la esketamina?
Es un derivado de la ketamina, un clásico fármaco anestésico con propiedades alucinógenas que también se emplea como droga de abuso (ketas, Special K, etc.). Su mecanismo de acción antidepresivo no tiene nada que ver con la serotonina: actúa sobre los receptores del glutamato, ocasionando finalmente un aumento de la síntesis y liberación del factor de crecimiento derivado del cerebro (BDNF).
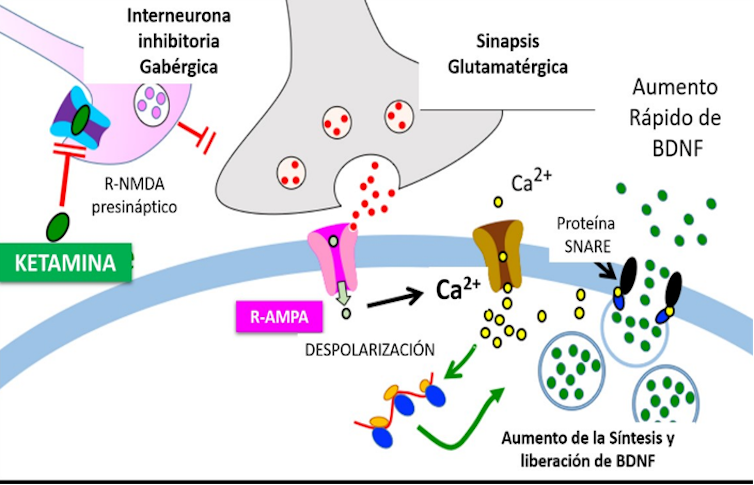
Este mecanismo de acción antidepresivo es realmente novedoso y diferente. De hecho, la ketamina ya se venía usando como un antidepresivo de rápido inicio de acción a dosis subanestésicas, pero su uso era muy limitado, al tener que administrarse por vía intravenosa.
Por su parte, la esketamina por vía intranasal ha sido autorizada en adultos con TDM resistente al tratamiento, en combinación con un antidepresivo de la familia de los inhibidores selectivos de la recaptación de serotonina (ISRS) o de serotonina y noradrenalina (IRSN) por vía oral.
¿Por qué la vía intranasal?
La esketamina ha sido aprobada en una formulación para pulverización nasal por la compañía Janssen Pharmaceutica, con el nombre comercial de Spravato. Además de su cómoda aplicación, la vía intranasal evita el metabolismo de primer paso hepático y la absorción gastrointestinal. Eso condiciona un rápido inicio de acción y una menor incidencia de efectos secundarios.
La posología varía en función de la edad y de la fase de tratamiento. En adultos menores de 65 años, en las semanas 1-4 (fase de inducción) se aplica una dosis inicial y luego dos dosis semanales. En la fase de mantenimiento (semanas 5 a 8) se recomienda una dosis semanal, y desde la semana 9 puede aplicarse una dosis cada dos semanas.
Al final de la fase de inducción se deben evaluar los efectos del tratamiento para determinar la necesidad de continuarlo, recomendándose una duración mínima de 6 meses.
Luces del tratamiento antidepresivo con esketamina
La eficacia de la esketamina intranasal se ha analizado en 5 ensayos clínicos de fase III con más de 1 600 pacientes. Concretamente, han sido tres ensayos a corto plazo, entre los que se incluyó un estudio en pacientes mayores de 65 años, un ensayo de prevención de recaídas y un ensayo abierto de larga duración de seguridad. En todos ellos se administró junto a un antidepresivo por vía oral.
En principio, uno de los ensayos a corto plazo confirmó estadísticamente, en comparación con placebo, la efectividad de la esketamina en la DRT y en la prevención de la ideación suicida. Sobre todo, destacó un efecto antidepresivo ultrarrápido que puede ser evidente incluso desde las primeras 24 horas y que se mantiene durante 28 días. Este rápido inicio de la acción supone una revolución terapéutica en una enfermedad que tradicionalmente se han abordado con herramientas lentas.
En cuanto al estudio de prevención de recaídas, se constató que los pacientes permanecían en remisión durante un periodo de tiempo significativamente más largo que los que recibieron placebo. En líneas generales, se obtuvo una respuesta positiva en el 69 % de los pacientes y una remisión de los síntomas en el 53 %.
Por otro lado, la esketamina parece un fármaco relativamente seguro. Las principales reacciones adversas son de naturaleza neuropsiquiátrica y gastrointestinal, aparecen de forma inmediata y se suelen resolver en el mismo día.
Sombras del tratamiento antidepresivo con esketamina
Con respecto a la eficacia, en dos de los estudios a corto plazo realizados no se alcanzó significación estadística, lo que genera incertidumbre por la inconsistencia de los resultados entre estudios.
Por otro lado, algunos efectos adversos frecuentes, como el aumento transitorio de la presión arterial, que podría producir una crisis hipertensiva, y la somnolencia y sedación que a veces aparecen tras la administración, hacen que este fármaco deba administrarse en un contexto sanitario controlado y bajo supervisión.
Una preocupación adicional son los efectos disociativos, descritos como “sensaciones extracorpóreas”, cuya incidencia fue casi 7 veces mayor en el grupo de esketamina en comparación con placebo. Este efecto de tipo alucinatorio es similar al ocasionado por la ketamina, que ha condicionado su uso ilegal desde la década de 1980. Dado que el TDM es una enfermedad crónica, no es descartable el riesgo de abuso tras la prescripción repetida de esketamina.
Todo ello ha condicionado que la FDA haya mostrado su preocupación por el perfil de seguridad de la esketamina (mal uso, abuso, disociación y sedación), lo que hace necesario contrastar la evidencia disponible con nuevos ensayos clínicos a largo plazo.
Otro aspecto polémico es el precio de la medicación, que durante el primer mes de tratamiento puede superar los 800 $ por sesión en EE UU, alcanzando casi los 7 000 $ mensuales (dos sesiones semanales durante un mes).
En cualquier caso, los resultados prometedores de la esketamina y lo novedoso de su administración y mecanismo de acción abre un nuevo camino y plantea un horizonte terapéutico alternativo para los pacientes con depresión.![]()
Francisco López-Muñoz, Profesor Titular de Farmacología y Vicerrector de Investigación y Ciencia, Universidad Camilo José Cela y Jose Antonio Guerra Guirao, Profesor de Farmacología y Toxicología. Facultad de Farmacia. Universidad Complutense de Madrid., Universidad Complutense de Madrid
Este artículo fue publicado originalmente en The Conversation. Lea el original.
¿Cuál es tu reacción?











 Susana V
Susana V 












